Γράφει η
Δρ Σάββη Μάλλιου Κριαρά
Ειδ. Παθολόγος-Ογκολόγος, PhD, MD
Οι στρωματικοί όγκοι
γαστρεντερικού συστήματος, ICD-10 C26.9, GIST (Gastrointestinal Stromal Tumors), είναι σπάνιοι όγκοι
μεσεγχυματογενείς και ανήκουν στα σαρκώματα και πιθανότατα αποτελούν νέα
οντότητα.
Προέρχονται από τα ενδιάμεσα κύτταρα Cajal που θεωρούνται οι βηματοδότες του γαστρεντερικού συστήματος
και είναι κύτταρα δενδριτικού τύπου, γύρω από το μυεντερικό πλέγμα του μυικού
χιτώνα του γαστρεντερικού συστήματος και λειτουργούν ως διαμεσολαβητές μεταξύ
του αυτόνομου νευρικού συστήματος και των λείων μυικών ινών του μυικού του
χιτώνα, με αποστολή την ομαλοποίηση της κινητικότητας του γαστρεντερικού
σωλήνα και της δραστηριότητας των αυτόνομων νεύρων.
Διαφοροδιάγνωση πρέπει να
γίνει με τα λειομυοσαρκώματα.
Τα 2/3 είναι γαστρικοί (οισοφαγογαστρικοί) και το
1/3 του λεπτού εντέρου (12/λου).
Η επίπτωση των GIST εκτιμάται σε 15/10 εκατ
κατοίκους.
Η μέση ηλικία εμφάνισης των GIST είναι τα 60 έτη.
Είναι συνήθως σποραδικοί.
Οι οικογενείς GIST, είναι συχνά πολλαπλοί, καλοήθεις
και κακοήθεις κι έχουν περιγραφεί σε ασθενείς με μελανωτικές κηλίδες δέρματος
και δερματική μαστοκυττάρωση.
GIST έχουν περιγραφεί σε ασθενείς (συνήθως
γυναίκες) με την τριάδα Carney, που περιλαμβάνει λειομυοσάρκωμα στομάχου,
χόνδρωμα πνεύμονα και παραγαγγλίωμα, καθώς και σε ασθενείς με νευροϊνωμάτωση
τύπου 1, οι οποίοι έχουν 7% πιθανότητα να αναπτύξουν GIST.
Οι GIST
αναπτύσσονται, σποραδικά, πολύ σπάνια και σε παιδιά, συχνότερα στο στόμαχο, χωρίς
να σχετίζονται με μεταλλάξεις στα γονίδια KIT και PDGFRA.
Οι όγκοι είναι συχνά
ασυμπτωματικοί, αποτελώντας τυχαίο ακτινολογικό ή διεγχειρητικό εύρημα.
Μπορούν, όμως να εκδηλωθούν και με κοιλιακό πόνο, αναιμία ή μέλαινες κενώσεις,
όταν εξελκώνουν τον υπερκείμενο βλεννογόνο, ανορεξία, κόπωση, απώλεια βάρους,
ναυτία, καθώς και απόφραξη, διάτρηση ή οξεία ενδοκοιλιακή αιμορραγία. Είναι
λευκόφαια ή υποκίτρινα νεοπλάσματα που εντοπίζονται υποβλεννογόνια,
ενδοτοιχωματικά ή υπορογόνια και η μέγιστη διάμετρός τους είναι 2-30εκ. Είναι
όγκοι με συμπαγή επιφάνεια διατομής, που μπορεί να εμφανίζουν εστίες
αιμορραγίας, νέκρωσης, μυξοειδούς ή κυστικής εκφύλισης με εξέλκωση του
υπερκείμενου βλεννογόνου και διάτρηση.
Όταν είναι
μικρότεροι των 2 cm σε μέγεθος, μπορεί να είναι δύσκολη η ενδοσκοπική βιοψία και
να χρειάζεται να γίνει λαπαροσκόπηση.
Πάντως οι μικροί όγκοι, συνήθως, αποδεικνύονται μη κακοήθεις. Σε όσους όγκους αυξάνεται το μέγεθος πρέπει να γίνει ενδοσκοπικός υπέρηχος και
χειρουργείο.
Όταν οι όγκοι είναι
μεγαλύτεροι των 2 cm σε μέγεθος γίνεται βιοψία με χειρουργείο, γιατί ο κίνδυνος
για κακοήθεια είναι μεγαλύτερος.
Σε ορθικούς όγκους
καλύτερα να γίνεται η βιοψία και η χειρουργική εξαίρεση με υπέρηχο ανεξάρτητα
από το μέγεθος του όγκου, γιατί ο κίνδυνος είναι μεγαλύτερος και οι επιπλοκές
χειρουργείου περισσότερες.
Όταν υπάρχει
κοιλιακό οζίδιο πρέπει να γίνεται λαπαροσκόπηση.
Σε μεγαλύτερες μάζες
πρέπει να γίνεται βιοψία για να αποφευχθεί το χειρουργείο όταν δεν χρειάζεται
όπως σε λεμφώματα, σε μεσεντέριο ινωμάτωση και σε όγκους germ cells. Ο κίνδυνος
περιτοναϊκής εμφύτευσης είναι μηδαμινός, όταν, βέβαια, η βιοψία γίνεται με τη σωστή
τεχνική.
Σε κυστικές βλάβες, όμως, που υπάρχει μεγαλύτερος κίνδυνος για διασπορά
η βιοψία πρέπει να γίνει σε εξειδικευμένα κέντρα όπου μπορεί να γίνει και
λαπαροσκοπικά.
Σε μεταστατική νόσο, όπου η βιοψία είναι θετική δεν χρειάζεται να γίνει λαπαροσκόπηση. Για τη βιοψία
πρέπει να χρησιμοποιείται φορμαλίνη για να μπορεί να γίνει μοριακή ανάλυση.
Καλό είναι να φυλαχθούν και πλακάκια κατεψυγμένου ιστού, γιατί αργότερα μπορεί
να είναι διαθέσιμες και άλλες τεχνικές.
Ανοσοϊστοχημεία
Στο GIST υπάρχει
μετάλλαξη στο KIT ή το PDGFRA οπότε το
CD 117 είναι θετικό (c-kit +) όπως και η πρωτεΐνη CD34. Μόνο ένα 5% είναι
αρνητικό. Οι μιτώσεις είναι προγνωστικός δείκτης ανά 50 HPF. Η μοριακή ανάλυση
της πρωτεΐνης KIT και του PDGFRA επιβεβαιώνει το GIST. Οι μεταλλάξεις έχουν
προγνωστική αξία σε όλα τα GIST.
Σταδιοποίηση και
προσδιορισμός κινδύνου
Τα GIST δεν χωρίζονται σε καλοήθη ή κακοήθη, αλλά
σε υψηλού ή χαμηλού κινδύνου.
Υψηλού κινδύνου:
Έχουν πολύ χειρότερη πρόγνωση. Είναι μεγαλύτεροι των 10 εκατοστών κι έχουν πάνω από 10 μιτώσεις ή 5-10 μιτώσεις σε όγκο πάνω από 5 εκατοστά.
Ενδιάμεσου κινδύνου:
Ο όγκος είναι μικρότερος από 5 εκατοστά με 6-10 μιτώσεις ή ο όγκος είναι 5-10 εκατοστά με λιγότερες από 5 μιτώσεις.
Πολύ υψηλού
κινδύνου: Η νόσος είναι μεταστατική.
Χαμηλού κινδύνου:
Έχει πολύ καλή πρόγνωση
Ενδιάμεσου κινδύνου
Παίζει ρόλο ο τύπος
του όγκου, γιατί το γαστρικό GIST έχει καλύτερη πρόγνωση από του λεπτού εντέρου
και του ορθού, οι μιτώσεις, το μέγεθος του όγκου, τα χειρουργικά όρια και η
τυχόν ρήξη του όγκου αυτόματη ή χειρουργική που είναι υψηλά δυσμενής
προγνωστικός παράγοντας και κάνει περιτοναϊκή εξάπλωση. Σ΄ αυτή την περίπτωση
δεν είναι βέβαιο ότι πρέπει να θεωρούνται μεταστατικοί οι όγκοι. Γι΄ αυτό σε
περίπτωση ρήξης θα πρέπει να γίνεται πλύσιμο της κοιλιάς και ανίχνευση για
περιτοναϊκά οζίδια.
Οι περισσότερες
υποτροπές γίνονται στο περιτόναιο και στο ήπαρ.
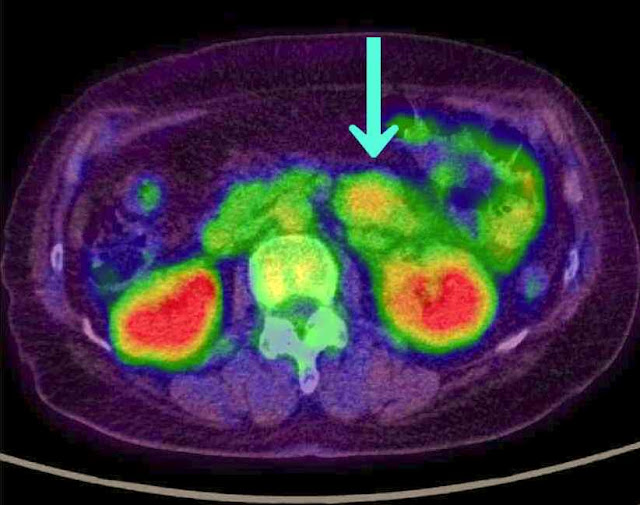
Οι εξετάσεις που
πρέπει να γίνονται είναι η CT με σκιαγραφικό, η MRI θεωρείται καλύτερη για τα
ορθικά GISTS και η PET CT με την οποία εκτιμάται η ανταπόκριση στο Imatinib
(πρώιμη διάγνωση).
Θεραπεία:
Περιορισμένη νόσος
Σε τοπικό GIST
γίνεται λαπαροσκόπηση χωρίς εξαίρεση των κλινικά αρνητικών λεμφαδένων. Η λαπαροσκόπηση δεν πρέπει να
γίνεται σε μεγάλους όγκους.
Η ολική χειρουργική αφαίρεση R0 είναι ο στόχος. Αν
είναι όχι ολοκληρωτικ ή R1 πρέπει να ξαναγίνει χειρουργείο για να γίνει R0. Σε χαμηλού κινδύνου μπορεί να αποφευχθεί
το δεύτερο χειρουργείο αν και είναι καλύτερη η ολική χειρουργική εξαίρεση. Αν
δεν μπορεί να ξαναγίνει χειρουργείο γιατί οι επιπλοκές θα είναι μεγαλύτερες (όπως αιμορραγία, ρήξη όγκου) τότε
χορηγείται Imatinib (Glivec). 6-12 μήνες μετά το χειρουργείο γίνεται έλεγχος με
PET CT SCAN κι ανάλυση της μετάλλαξης που θα βοηθήσει στην τυχόν άσκοπη
θεραπεία με το Imatinib.
Ο κίνδυνος
υποτροπής μπορεί να είναι μεγαλύτερος
ανάλογα με τις μιτώσεις, το μέγεθος του όγκου και την τοποθεσία του όγκου. Το
Imatinib έχει έγκριση και για την συμπληρωματική θεραπεία μετά το χειρουργείο, για πρόληψη της τοπικής υποτροπής της νόσου.
Εκτεταμένη νόσος
Σε τοπικά
προχωρημένους ανεγχείρητους και μεταστατικούς όγκους χορηγείται Imatinib. ενώ
και η neoadjuvant προεγχειρητική θεραπεία συνιστάται όταν θεωρείται ότι η
μείωση των διαστάσεων του αρχικού όγκου θα μας βοηθήσει στη διάσωση οργάνων και
στη διενέργεια λιγότερο ακρωτηριαστικών επεμβάσεων.
Το ίδιο συμβαίνει
και στους χειρουργημένους ασθενείς που οι μεταστάσεις ανακαλύφθηκαν μετά. Το
Imatinib 400mg/ημέρα σε 9Kit μεταλλάξεις
θεωρείται ότι έχει καλύτερο ελεύθερο διάστημα χωρίς υποτροπή της νόσου
όταν χορηγείται σε υψηλότερη δόση 800mg/ημέρα. Η δόση ρυθμίζεται αναλόγως των
ανεπιθύμητων παρενεργειών του φαρμάκου και απαιτείται στενή παρακολούθηση μέχρι
την πρόοδο.
Η ολική εξαίρεση της
μεταστατικής νόσου έχει δείξει καλή πρόγνωση με το δεδομένο ανταπόκρισης στο
Imatinib. Πάντως προς το παρόν γίνεται ερευνητικά.
Η στάνταρτ
προσέγγιση σε πρόοδο του όγκου είναι η αύξηση της δόσεως του Imatinib σε
800mg/ημέρα σε 9Kit μεταλλάξεις αν ο
ασθενής ξεκίνησε με 400mg/ημέρα (λόγω φαρμακινητικών αλλαγών ή λόγω δευτερευόντων
μεταλλάξεων). Προσοχή στη χορήγηση άλλων φαρμάκων.
Σε πρόοδο της νόσου
ή σε ανοχή στο Imatinib χορηγείται 2ης γραμμής φαρμακευτική θεραπεία με
Sunitinib 50mg/ημέρα 4 εβδομάδες με 2
εβδομάδες διακοπή ή χορήγηση σε χαμηλότερη δόση συνεχώς. Μετά από το Sunitinib
ο ασθενής μπορεί να πάρει Dasatinib (Sprycel) που μπλοκάρει το brc.abl,PDGFR, c-kit ή και Nilotinib (Tacigna). Η δραστική ουσία
του Tasigna, η νιλοτινίβη, ανήκει σε ομάδα φαρμάκων που ονομάζονται «αναστολείς
πρωτεϊνικής κινάσης». Αυτές οι ενώσεις αναστέλλουν τύπους ενζύμων γνωστούς, ως
πρωτεϊνικές κινάσες. Η νιλοτινίβη δρα αναστέλλοντας τη δράση μιας πρωτεϊνικής
κινάσης, καλούμενης «κινάση Bcr-Abl» και χορηγείται και σε κάποιες
περιπτώσεις, όταν άλλες θεραπείες,
περιλαμβανομένης της ιματινίβης, δεν είναι ανεκτές
από τους ασθενείς ή σε περιπτώσεις όπου η ασθένειά τους δεν ανταποκρίνεται σε
αυτές και μετά μπαίνει σε κλινική δοκιμή.
Η χειρουργική εξαίρεση σε πρόοδο, ιδίως σε περιορισμένη νόσο, αυξάνει το διάστημα ελεύθερο από τη νόσο, όπως και το Sunitinib.
Ίσως να μπορεί να
γίνει και RF (Radiofrequency Ablation).
Υπάρχει ανέκδοτη
εμπειρία 2ης ανταπόκρισης στο Imatinib που μπορεί να μειώσει αρχικά τον όγκο.
Προσοχή στις ανεπιθύμητες ενέργειες του Imatinib.
Εκτίμηση της ανταπόκρισης
Γίνεται με μείωση του όγκου, αλλά σε μερικές
περιπτώσεις μπορεί να φανεί μόνο ελάττωση της πυκνότητας του όγκου, αλλά κι αυτό
πρέπει να θεωρείται ως ανταπόκριση. Ακόμη και μικρή αύξηση μπορεί να σημαίνει
ανταπόκριση αν παράλληλα ελαττώνεται η πυκνότητα του όγκου. Ακόμη κι
επιπρόσθετες βλάβες μπορεί να φανούν λόγω της ελάττωσης της πυκνότητας. Η
εκτίμηση του μεγέθους του όγκου και της πυκνότητας γίνεται με την CT και την
MRI κι έτσι εκτιμάται η ανταπόκριση.
Σε αμφιβολία ή σε απόφαση για χειρουργείο
πρέπει να γίνει PET SCAN. Η απουσία προόδου μετά από μήνες θεωρείται
ανταπόκριση και αντίθετα η αύξηση της πυκνότητας χωρίς αύξηση του μεγέθους
θεωρείται πρόοδος (Όζος μέσα στον όζο σε αύξηση της πυκνότητας).
Παρακολούθηση
Υποτροπές συμβαίνουν στο περιτόναιο και στο
ήπαρ. Εξαρτώνται από τις μιτώσεις, από το μέγεθος του όγκου και από το σημείο εμφάνισης του όγκου.
Ο κίνδυνος υποτροπής είναι αυξημένος τα 2-3 πρώτα έτη. Ο κίνδυνος υποτροπής
ελαττώνεται αργότερα.
Σε μέσου και υψηλού κινδύνου GIST, η CT γίνεται σε 3-4 μήνες. Σε πολύ
χαμηλού κινδύνου μπορεί και να μην γίνει CT παρότι ο κίνδυνος δεν είναι
μηδενικός.
Βιβλιογραφία
Manual of Clinical Oncology, Dennis A. Casciato, Lippincott Williams & Wilkins
Γράφει η
Δρ Σάββη Μάλλιου Κριαρά
Ειδικός Παθολόγος- Ογκολόγος, MD, PhD
Δρ Σάββη Μάλλιου Κριαρά
Ειδικός Παθολόγος- Ογκολόγος, MD, PhD
Λ. Γαλατσίου 135 & Μπουμπουλίνας, Γαλάτσι
Τ.Κ.: 111 46
Τηλ: 210 2131940, Κιν: 6974639366
e-mail: sevvimalliou@gmail.com
Ιατρός ΕΟΠΥΥ
Τ.Κ.: 111 46
Τηλ: 210 2131940, Κιν: 6974639366
e-mail: sevvimalliou@gmail.com
Ιατρός ΕΟΠΥΥ


.jpg)
Δεν υπάρχουν σχόλια:
Δημοσίευση σχολίου